L’inflammation de l’oesophage par des éosinophiles est une entité clinique récente dans le monde médical. Pubmed recense dix publications pour l’année 2000 contre 437 en 2024. L’augmentation des publications est tout à fait parallèle avec la prévalence de cette maladie dans nos consultations. Les auteurs de cette étude ont décidé de confronter la présence d’une rhinite allergique avec la présence d’une oesophagite à éosinophiles. Ridolo et al. World Allergy Organization Journal (2024) 17:100968
L’oesophagite éosinophile (EoE) et la rhinite allergique (RA) sont considérées comme des stades différents de la maladie atopique.
La rhinite allergique (RA) est considérée comme une étape tardive apparaissant après la dermatite atopique. Le diagnostic de rhinite est basé sur l’anamnèse, complétée par l’examen physique, la nasoscopie directe et l’endoscopie nasale si nécessaire. La définition de l’étiologie allergique nécessite des investigations plus spécifiques, avant tout des prick-tests cutanés et, parfois, la mesure des IgE sériques spécifiques aux allergènes.
La prévalence de l’EoE est d’environ 40 cas/100 000 habitants/an, se développant rapidement au fil du temps, et avec des taux plus élevés chez les hommes âgés de 5 à 14 ans et de 20 à 45 ans.
L’EoE est une maladie chronique non médiée par les IgE mais c’est une maladie provoquée par des antigènes alimentaires et environnementaux qui stimulent une réponse immunitaire de type 2.
Les manifestations cliniques peuvent différer en fonction de l’âge.
Les adultes signalent généralement une dysphagie récurrente, une impaction du bol alimentaire et des brûlures d’estomac et adoptent fréquemment des comportements compensatoires tels que l’évitement d’aliments à texture dure, l’imbibition, le découpage des aliments en petits morceaux, et le prolongement de la durée du
repas.
Les enfants, en revanche, présentent plus souvent des problèmes d’alimentation, des douleurs abdominales, des vomissements et par conséquent, un retard de croissance.
Après l’exclusion d’autres causes plausibles, le diagnostic se base sur l’histoire clinique et les résultats histologiques sur 6 biopsies œsophagiennes provenant d’au moins 2 sites œsophagiens différents.
Une classification étiologique récemment proposée a soutenu le rôle des antigènes inhalés, en même temps que les antigènes alimentaires et l’immunothérapie des allergènes comme déclencheurs de l’EoE.
Cette revue vise à inspecter l’implication d’allergènes inhalés dans le début et la progression de l’EoE, en parcourant la littérature disponible sur cet argument.
Le côté saisonnier du diagnostic des EoE n’est pas évident. S’il y a moins de diagnostics faits en hiver et si quelques études mettent en évidence une corrélation entre les pollens d’herbacées et l’EoE de nombreuses autres n’y trouvent pas d’évidence.
Les symptômes de dysphagie semblent davantage rapportés en été, ce qui plaide pour un mécanisme décalé entre l’exposition pollinique et sa rhinite et l’EoE.
Le régime d’éviction 6 aliments (lait, du blé, des œufs, du soja, des fruits à coque et des fruits de mer) perd de son efficacité en saison pollinique par rapport aux autres saisons.
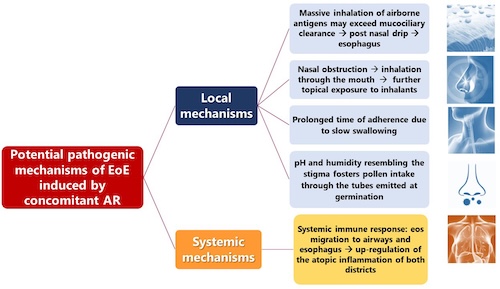
Les mécanismes évoqués pour l’apparition d’EoE lors d’une rhinite allergique sont pluriels :
- respiration buccale
- écoulement postérieur
- inhalation massive d’allergènes
- réponse immunitaire systémique qui entraîne une migration d’éosinophiles vers les voies respiratoires et l’œsophage
- Syndrome pollen aliment
- les prises de désensibilisation sublinguale déglutie (cracher améliore la tolérance et la voie injectable ne présente pas de corrélation avec les EoE).
Perspectives thérapeutiques
Si aujourd’hui le traitement de l’EoE repose sur la prise d’inhibiteurs de pompe à protons (IPP), de corticostéroïdes déglutis (CS) et de régime d’éviction de grands espoirs sont mis dans les biothérapies.
- Le Dupilumab est un anticorps monoclonal qui lie la sous-unité du récepteur de l’IL-4, autorisé dans cette indication aux Etats-unis et en Europe.
- Le tezepelumab est un anticorps anti-TSLP (cette dernière stimule la production d’IL-4, d’IL-5, d’IL-9 et d’IL-13)
- aucun des anti-IL-5 (mépolizumab, reslizumab, benralizumab) n’a mis en évidence une correspondance claire entre l’amélioration histologique et la mise à niveau du tableau clinique dans EoE
- L’odalzumab, un anticorps anti-IgE, n’a même pas obtenu une amélioration histologique
Conclusion, La littérature de ces dernières années décrit de plus en plus les antigènes inhalés comme des déclencheurs des exacerbations et de la récurrence de l’EoE, avec la RA favorisant cette activité par le biais de mécanismes locaux et systémiques et par l’association pertinente au syndrome pollen-aliment.
En raison de son activité de déplacement de l’inflammation de Th2 à Th1, même l’effet de l’immunothérapie injectable sur l’EoE nécessite une étude plus approfondie.
Il faut prêter attention pour le futur aux anticorps monoclonaux en tant qu’option future potentielle pour l’EoE et l’AR concomitants. Une évaluation attentive des antécédents allergiques du patient avec l’EoE est essentielle, et les perspectives futures devraient être abordées sur des études prospectives visant à mettre en lumière les relations de causalité entre les antigènes aéroportés, la RA, la désensibilisation et l’EoE, ainsi que des traitements plus complets.






Envie de réagir?