Accueil du site > Evènements > Comptes rendus > AAAAI 2008 : le congrès du Dr Hervé Masson.
Cette année, le congrès gigantesque de l’Amercian Academy of Allergy Asthma and Immunology a lieu à Philadelphie. 1er jour : Un symposium sur l’immunothérapie sublinguale. 2ème jour : Symposium : Allergènes, Immunothérapie et cellules T.
Symposium sur l’immunothérapie sublinguale
Les européens tentant de convaincre les USA du bénéfice de l’utilisation de la voie sublinguale en immunothérapie. Voilà qui est intéressant !
L’immunothérapie par voie sublinguale (SLIT) a d’abord été comparée à la voie sous-cutanée (SCIT). Puis G Walter Canonica a présenté la situation en Europe.
SLIT et SCIT : comparaison des données positives et négatives.
Dr A Moises Calderon, UK.
Les études montrent qu’en Europe, 50 % des patients désensibilisés le sont avec une voie sublinguale.
Efficacité clinique
– La voie sous cutanée dans la rhinite saisonnière :
- 51 études en double aveugle conte placebo ont été incluses,
- les patients souffraient d’une allergie aux graminées, aux pollens d’arbres ou aux herbacées,
- 2781 patients inclus en tout
- chez l’adulte
- l’effet a été démontré sur le score symptomatique, sur la consommation médicamenteuse,
- en fait, l’amélioration a été très nette sur les scores nasal et oculaire et moins sur la qualité de vie et la symptomatologie bronchique.
- plusieurs études ont porté sur l’utilisation d’allergoïdes : les résultats semblent similaires.
– La voie sublinguale, SLIT, dans la rhinite allergique :
- 39 études en double aveugle contre placebo
- patients souffrant à la fois de rhinite saisonnière et perannuelle,
- 2741 patients inclus
- Adultes et enfants.
- Les études sont plus récentes et bien souvent de meilleure qualité
- Globalement, la SLIT est efficace et avec peu d’effets secondaires.
– Importance de la durée de la SLIT :
- sur les 14 études de moins de 6 mois de traitement et les 14 études de 6 mois à 1 an, le pourcentage d’amélioration était comparable : 38 % et 31 %
- par contre, les 11 études ayant duré plus de 12 mois montrent une nette amélioration de 70 %.
– Etudes comparant la SLIT et la SCIT :
- 7 études seulement ont été réalisées et aucune en double aveugle
– La voie sublinguale en comprimés : les études pour les pollens de graminées sont satisfaisantes
- Il a été démontré que les hautes doses étaient plus efficaces (100.000 SQU> 10.000)
- plusieurs études ont montré aussi que l’efficacité des comprimés de désensibilisation commençait après 8 semaines de prétraitement et s’améliorait au fur et à mesure que cette période s’allongeait.
Sécurité d’emploi : Comparaison des effets secondaires de la SLIT et de la SCIT :
– Calderon M et al ont réalisé une revue cochrane en 2007 sur la voie injectable :
- les réactions de grade 2 représentaient 22 %, 7 % de grade 3 et seulement 0,7 % de grade 4 : soit une extrême rareté des réactions graves
- l’utilisation d’adrénaline a, elle aussi, était rarissime : 0,13 % des injections.
- chez l’enfant, les résultats sont comparables avec des effets secondaires décrits modérés mais pouvant survenir aussi bien en montée des doses que lors de la dose d’entretien ce qui justifie la surveillance après l’injection systématique.
- lorsque l’on s’attarde sur les réactions secondaires avec décès, quasiment toutes sont survenues chez des asthmatiques mal contrôlés.
– Les effets secondaires de la SLIT :
- pas de décès formellement liés décrit
- sur 66 études publiées, pas de mise en jeu du pronostic vital.
Efficacité à long terme
– Dans le cas de la SCIT : beaucoup d’études ont été réalisées sur le long terme
- diminution de la survenue d’une nouvelle allergie /
- Marogna et al : 38 % de nouvelles sensibilisations dans le groupe contrôle contre seulement 5,9 % dans le groupe désensibilisé
- diminution des symptômes après l’arrêt
- diminution du risque d’apparition de l’asthme après l’arrêt : Niggeman B dans Allergy 2006
- poursuite de l’amélioration du VEMS même après l’arrêt de l’ITS
Conclusions
– SCIT et SLIT sont, toutes deux, efficaces dans l’amélioration des symptômes, de la consommation médicamenteuse et de la qualité de vie
– SCIT a prouvé son efficacité à long terme. SLIT doit encore le faire.
– SCIT peut être responsable d’effets secondaires systémiques mais qui dans la plupart des cas sont facilement réversibles avec un traitement approprié
– SLIT a un profil de tolérance excellent avec des effets secondaires décrits uniquement locaux.
SLIT : impact en Europe
G. Walter Canonica, Gènes, Italie
Dans cette présentation, Canonica est revenu sur plusieurs des études prouvant l’efficacité de la SCIT et de la SLIT présentées ci-dessus, en particulier la revue Cochrane de Calderon publiée en 2007 mais aussi la revue Cochrane de Abramson de 2005 sur l’immunothérapie dans l’asthme.
Pour la SLIT, il a aussi présenté la revue Cochrane de 2003 réalisée par D.R Wilson et al.
- 22 études en double aveugle contre placebo
- 979 patients
- des durées de traitement différentes :
- 8 études de moins de 6 mois
- 10 études de moins d’1 an
- 4 études de plus d’un an.
- En moyenne :
- diminution des symptômes de 34 %
- diminution de la consommation médicamenteuse de 63 %
La revue Cochrane sur la SLIT a été actualisée en 2007
- 39 études : diminution du score symptomatique de 42 %
- 33 études : diminution du score médicamenteux de 41 %
Chez l’enfant, l’efficacité de la SLIT a aussi été étudiée :
- Méta-analyse de Martin Penagos sur les études portant sur les enfants de 3 à 18 ans
- 10 études : amélioration du score symptomatique de 56 %
- 7 études : amélioration du score médicamenteux de 76 %
- Méta-analyse de l’efficacité dans l’asthme de l’enfant publiée dans Chest en 2007 :
- 9 études : effet très important sur le score symptomatique
- 7 études avec effet très net sur le score médicamenteux.
Il est aussi revenu sur les cas de réactions sévères à la SLIT qui ont été décrits :
- 2 des traitements étaient discutables car un mélangeait des extraits allergéniques saisonniers et perannuels, alors que l’autre utilisait des extraits non standardisés
- le 3ème cas était un cas d’immunothérapie au latex avec donc un risque plus grand.
Le problème du coût du traitement est aussi largement en faveur de la SLIT.
Canonica a aussi insisté sur ce qui doit conduire au choix thérapeutique :
- la balance entre les effets positifs et secondaires
- la qualité des études
- l’opinion du malade et ses préférences
- le coût
Effets de l’immunothérapie sublinguale pour des produits allergisants séparés ou multiples chez les patients polysensibilisés : une étude de 2006 a comparé une SLIT aux graminées seules , graminées + bouleau, bouleau seul et placebo
- le score symptomatique et la consommation médicamenteuse sont diminués le plus dans le groupe qui associait graminées et bouleau
SLIT dans le traitement d’enfants souffrant de dermatite atopique et sensibilisés aux acariens : une étude de Pajno et la publiée dans le JACI en 2007
- très nette efficacité de la SLIT sur le SCORAD
Enfin, Canonica a présenté une étude non encore publiée sur les effets à long terme de la SLIT et l’efficacité de la revaccination :
- il s’agissait d’une cohorte de 198 patients sélectionnés en 1990 et suivis jusqu’en 2006
-* la durée idéale du traitement est de 4 ans : il y a un progrès clinique entre 3 ans et 4 ans mais pas de bénéfice à aller jusqu’à 5 ans - lors de la reprise d’une immunothérapie après l’arrêt, les patients qui ont déjà bénéficié d’une SLIT s’améliorent beaucoup plus rapidement que les autres.
La pratique de l’immunothérapie est très différente aux USA et en Europe.
La voie sublinguale semble très bien installée déjà et les comprimés seront sûrement un progrès en terme d’observance lorsque nous en disposerons.
Des doses suffisantes, un traitement présaisonnier d’au moins 8 semaines en cas de pollinose, 4 ans de traitement idéalement sont les enseignements majeurs de ces communications.
Symposium : Allergènes, Immunothérapie et cellules T. Visions cliniques et de base.
Symposium très scientifique sur le rôle des cellules T et leur évolution après immunothérapie.
Cellules T régulatrices et immunothérapie : Qu’est ce qui est démontré ?
Stephen R Durham
L’orateur est revenu sur les preuves, maintenant bien connues, de l’efficacité de l’immunothérapie sous-cutanée dans la rhinite allergique.
- 44 études portant sur 1975 patients,
- amélioration significative des scores symptomatiques de la rhinite
- diminution significative de la consommation médicamenteuse
- augmentation de la concentration en IgG 4 spécifique de l’allergène dans le sérum.
La méta-analyse Cochrane de Calderon publiée en 2007 a montré l’efficacité à court et long terme de l’immunothérapie.
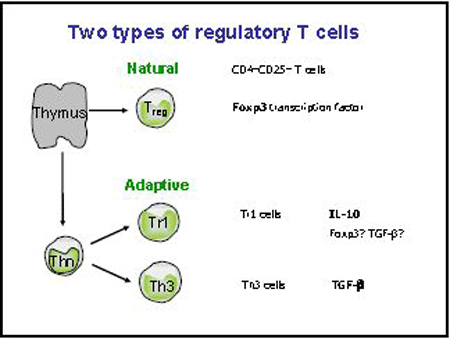
Il existe deux types de T régulateurs : Treg naturels et Treg issus de l’immunité adaptative.
- les Treg naturels sont CD4+CD25+ et expriment le phénotype Foxp3
Ling E ont publié une étude dans le Lancet prouvant la régulation de la réponse aux allergènes :
- les cellules T CD4+CD25+ chez le sujet normal répondent mal aux allergènes de graminées
- les CD4+CD25+ des sujets normaux suppriment la stimulation par l’allergène des CD4+CD25-
- en diminuant leur prolifération
- en diminuant la sécrétion des cytokines Th2
- chez les allergiques aux graminées durant la saison, les CD4+CD25+ ne parviennent pas à supprimer la prolifération et la sécrétion des cellules CD4+CD25-
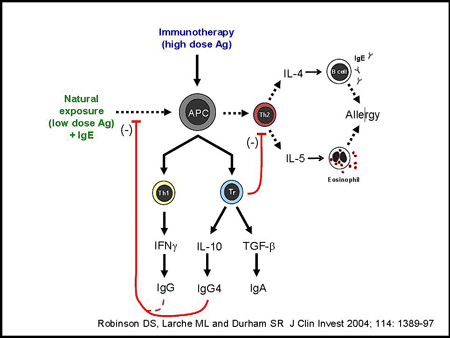
L’exposition naturelle aux petites doses naturelles d’antigène chez un allergique associée à la présence des IgE déclenche donc la réaction allergique Th2 :
- Sécrétion d’IL-4 (stimulation des cellules B) et IL-5 (stimulation des éosinophiles)
L’immunothérapie, par le contact avec une forte dose d’allergène :
- Stimule les Tr1 qui sécrètent de l’IFN gamma et qui stimule la fabrication des IgG
- Par l’intermédiaire des Treg :
- sécrétion d’IL 10 qui stimule la fabrication des IgG4
- sécrétion de TGF béta qui stimule la fabrication des IgA
- action frénatrice au niveau des Th2
L’analyse des signaux cellulaires sur une biopsie nasale montre :
- Chez les allergiques aux graminées sous immunothérapie, il existe une augmentation de la sécrétion d’IL10 durant la saison pollinique qui n’est pas retrouvée chez les patients sous placebo
Wachholz et al ont montré qu’il existait, uniquement chez les allergiques désensibilisés, une augmentation très importante des IgG 4 spécifiques.
Nouri-Akia a démontré que les IgG bloquaient la liaison du complexe IgE-allergène aux cellules B.
Pilette C a montré
- que l’immunothérapie aux pollens de graminées permettait une augmentation du taux de TGF-beta dans la muqueuse nasale.
- qu’il existait une sécrétion particulière d’IgA2 plus importante chez les allergiques après immunothérapie.
- que le taux d’IgA2 spécifique de l’allergène après immunothérapie était corrélé au taux de TGF-beta dans la muqueuse nasale
En conclusion :
- l’immunothérapie sous-cutanée est très efficace et apporte des bénéfices à long terme
- elle pourrait agir par
- la déviation des réponses cellulaires T
- et/ou par l’induction de cellules T régulatrices
- augmentation des IgG4
- les biomarqueurs éventuels de la tolérance clinique incluent la réponse précoce et tardive cutanée, l’IL10 et l’activité « fonctionnelle » IgG
Peptide et ligand peptidique altéré (altered peptide ligands) : où en sommes nous ?
Pourquoi utiliser des peptides pour l’immunothérapie ?
- produits manufacturés et à la formulation contrôlée
- raisons économiques
- raisons immunologiques : évite les réactions médiées par les anticorps.
L’immunothérapie avec des peptides a prouvé son efficacité dans des modèles murins :
- plusieurs essais cliniques allant du diabéte au lupus en passant par l’allergie
Par contre, il est très difficile de transférer les résultats des études chez la souris à l’être humain.
Plusieurs études d’induction de tolérance avec des peptides ont été réalisées en cas de maladies allergiques :
- peptides de Fel d 1 : 7 études de 96 à nos jours
- peptides de l’allergène Api m 1 du venin d’abeille
Norman PS et al ont réalisé une étude publiée en 96 : Traitement de l’allergie au chat avec des peptides.
- 95 sujets allergiques au chat
- peptides constitués de 2 fois 27 aminoacides
- voie sous-cutanée
- doses :
- 4 X 7,5µg
- 4 X 75 µg
- 4 X 750 µg
- injections toutes les semaines
- effets secondaires : immédiats et retardés
- l’activation des cellules T mémoires du poumon conduit à des réactions asthmatiques tardives isolées et l’activation des cellules T est suivi par l’apparition d’une tolérance à l’allergène
- lorsque l’on introduit les peptides, on observe l’apparition d’une réaction asthmatique retardée dans les 6 heures
- la réintroduction une semaine plus tard ne déclenche rien
- par contre, un an plus tard, le même challenge redéclenche l’asthme.
Une étude de Oldfield WLG a montré l’efficacité thérapeutique de peptides issus de Fel d 1 :
- 24 asthmatiques allergiques au chat
- 12 « petits » peptides 16/17 acides aminés
- 90 µg de doses progressivement croissantes
- diminution de l’hyper-réactivité bronchique et la réponse cutanée retardée.
Il semble donc qu’il existe une fenêtre optimale pour l’induction d’une tolérance par les peptides :
- dose trop faible : pas de résultat
- dose trop forte : apparition d’une réaction asthmatique retardée
En conclusion,
- une allergénicité réduite permet de délivrer une dose d’épitopes beaucoup plus importante
- la dose est fondamentale : une faible dose pouvant être la meilleure pour le traitement
- on peut obtenir une diminution de la réactivité cutanée, nasale ou du poumon
- IL10 augmente tandis que les cytokines Th1 et Th2 diminuent
- la tolérance est longue (3 à 6 mois)
- dans certains cas, la tolérance induite à un allergène peut être étendue à d’autres.
Recevez les actualités chaque mois





Réagir
Pour participer à ce forum, vous devez vous enregistrer au préalable. Merci d’indiquer ci-dessous l’identifiant personnel qui vous a été fourni. Si vous n’êtes pas enregistré, vous devez vous inscrire.