Accueil du site > Evènements > Comptes rendus > EAACI 2010 = le congrès du Dr Henri Malandain
Henri Malandain, l’âme du site www.allerdadata.com, n’a malheureusement pas pu se rendre à Londres pour assister au congrès du fait d’un problème de santé. Mais rien ne peut l’arrêter ! Voici sa participation à notre formation.
Le congrès 2010 de l’EAACI innove en mettant en ligne sur le web un peu plus de 500 posters dès l’ouverture du congrès.
L’allergie alimentaire fait toujours l’objet de nombreux travaux au niveau moléculaire.
L’arachide, l’œuf et la pêche sont toujours des grands classiques. Tandis que certaines familles d’allergènes moins connues, comme les protéines thaumatine-like, voient leur importance se préciser.
Enfin, la pertinence des classiques extraits à visée diagnostique est à nouveau questionnée par des résultats obtenus avec des fractions protéiques liposolubles.
Arachide
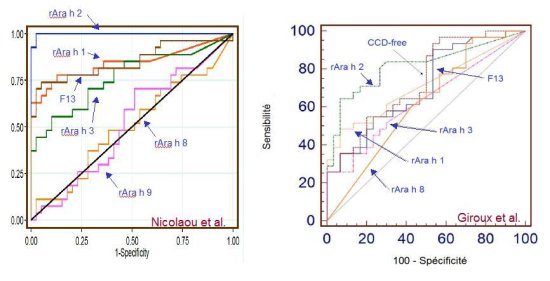
Quantification des IgE spécifiques de l’extrait total d’arachide et des allergènes dans la prédiction de l’allergie clinique à l’arachide. Nicolaou N, et al. (Manchester, UK)
Dans cette étude britannique, 66 enfants avec suspicion d’allergie à l’arachide et CAP arachide positif ont bénéficié d’un challenge oral (ouvert ou double aveugle). Ce dernier s’est avéré positif chez 27 enfants.
Les auteurs ont comparé l’efficacité diagnostique de différents allergènes recombinants d’arachide (CAP). Ils observent que rAra h 2 est, de loin, le test le plus pertinent, surpassant le test F13 classique.
Un cut-off optimal est calculé pour rAra h 2 : à 0,33 kU/l les auteurs obtiennent une sensibilité de 96% pour une spécificité de 100%.
Tester rAra h 8 (protéine PR-10) ou rAra h 9 (LTP) ne sert à rien dans cette population d’enfants.
Ces résultats corroborent d’autres travaux, comme ceux de l’équipe du GHICL de Lille (Giroux F, Castelain-Hacquet C, et al. CFA 2010), ainsi que le montrent les graphiques ci-dessous.
Il semble donc justifié de considérer rAra h 2 comme un test de première intention dans l’allergie à l’arachide.
Œuf
Allergie à l’œuf indébrouillable : la valeur diagnostique des concentrations en IgE spécifiques et des tests cutanés à l’ovomucoïde et au blanc d’œuf dans la prise en charge d’enfants allergiques à l’œuf. Marriage D, et al. (Bristol, UK)
L’allergie à l’œuf est transitoire chez la plupart des enfants.
Peut-on éviter un test de réintroduction au cours du suivi ?
Les auteurs de ce travail portant sur 47 enfants ont comparé 3 tests : le TC blanc d’œuf, le CAP blanc d’œuf et le CAP ovomucoïde (Gal d 1).
Un TPO avec œuf cru ou très cuit (sous la forme d’un gâteau) a été pratiqué : 24 enfants étaient toujours allergiques à l’œuf, même si 14 d’entre eux toléraient l’œuf très cuit.
Au seuil de 3mm le TC blanc d’œuf avait une sensibilité de 75% pour indiquer une allergie persistante, le CAP blanc d’œuf 96% au seuil de 0,35 kU/L, de même que le CAP ovomucoïde. Cependant les spécificités étaient respectivement de 100%, 70% et 78%.
Les auteurs estimaient que le meilleur test pour orienter vers une persistance de l’allergie était l’ovomucoïde. Ce qui recoupe les observations d’autres travaux et peut s’expliquer, notamment, par la thermostabilité de cet allergène à la cuisson.
Sachant que le TC avait une spécificité de 100% (= n’orientant vers aucune éviction à tort), il est dommage que les auteurs n’aient pas étudié l’efficacité de la combinaison du TC + ovomucoïde.
La pêche
Thaumatines : allergènes majeurs de la pèche. Tordesillas L, et al. (Madrid, Espagne)
L’allergie à la pêche, en régions méditerranéennes, se réduit-elle à une sensibilisation à la LTP Pru p 3 ?
Cette étude espagnole conclut que non : des protéines thaumatine-like (TLP) semblent jouer un rôle également.
Les auteurs ont isolé 2 TLP du fruit. Ces protéines ont une IgE-réactivité fréquente, ainsi qu’il ressort de l’étude d’une cohorte de 31 patients allergiques à la pêche :
- in vitro : Pru p 2.01 est positif chez 71% des sujets et Pru p 2.02 chez 77%
- en tests cutanés c’est 60% et 80%
- et en test cellulaire (BAT) 43% et 86%
Ces TLP de pêche sont glycosylées, mais les résultats in vitro ne sont que peu influencés par une réactivité CCD (ici 29% des patients étaient broméline+) comme le montrent les tests in vivo et ex vivo positifs chez au moins 43% des sujets.
Les protéines thaumatine-like étaient-elles responsables des manifestations cliniques avec la pêche chez nombre de ces patients ? Cette étude ne permet pas de répondre à cette question. En effet, la réactivité pour la LTP Pru p 3 était quasi constante dans cette cohorte (81% in vitro, 100% en TC, 90 en BAT).
Comment attribuer dès lors un rôle clinique à un allergène, quand bien même celui-ci est très fréquemment positif ? C’est bien toute la problématique des termes employés : un allergène, un vrai, devrait pouvoir se montrer apte à provoquer à lui seul des manifestations cliniques. Si ce n’est pas le cas, son statut est plutôt celui d’une « protéine IgE-réactive ». En attendant mieux.
Ici, les thaumatine-like de pêche sont capables de générer des réponses cutanées. Mais ces dernières sont-elles cliniquement pertinentes ? Pour le savoir, il faudrait pouvoir étudier des patients mono-positifs pour Pru p 2, c’est-à-dire négatifs pour la LTP Pru p 3, pour la PR-10 Pru p 1 et pour la profiline Pru p 4.
D’autres travaux éclairciront probablement ce point.
Les protéines thaumatine-like et la banane
Certaines familles moléculaires n’ont pas reçu jusqu’à présent une aussi grande publicité que les LTP, les tropomyosines, etc..
C’est le cas pour les protéines thaumatine-like (TLP) : on connaît des TLP IgE-réactives dans les pollens de Cupressacées, dans les fruits des Rosacées (pomme, cerise, et donc maintenant la pêche), dans le kiwi, le poivron, etc..
L’équipe espagnole qui a travaillé sur les TLP de pêche s’est intéressée aussi à la banane :
La thaumatine like protéine Mus a 4 et LTP sont des allergènes majeurs chez les enfants allergiques à la banane. Diaz Perales A. (Madrid, Espagne)
Cette fois le travail a porté sur 51 enfants avec une histoire clinique en faveur d’une allergie à la banane (pas de TPO cependant) et sur l’isolement de 2 protéines de banane : une TLP (appelée Mus a 4) et une béta 1,3 glucanase (Mus a 5).
Les tests in vitro (ELISA) et cutanés montrent les résultats suivants :
- Mus a 4 : positif in vitro chez 72% des enfants, en TC chez 50%
- Mus a 5 : 84% et 8%
- Pru p 3 (la LTP de pêche) : 78% et 50%
- Pho d 2 (profiline de palmier) : 41% et 58%
- Pers a 1 (chitinase de l’avocat) : 29% et 8%
- Act d 2 (TLP du kiwi) : 59% et 17%
- broméline : 80% (pas testée en TC)
L’écart important entre la positivité in vitro et celle en TC pour Mus a 5 s’explique par une IgE-réactivité de type CCD : un test d’inhibition de Mus a 5 par la broméline le montre bien. Il en est de même pour Act d 2, cette TLP étant glycosylée.
La TLP de banane n’étant pas glycosylée, la positivité cutanée corrobore la réactivité in vitro. Et les 17% de TC positifs pour la TLP de kiwi, Act d 2, traduit la réactivité croisée par épitopes peptidiques entre Mus a 4 et Act d 2, deux protéines de la même famille.
Au total, les auteurs concluent à une pertinence clinique pour la TLP de banane, Mus a 4. Ils y ajoutent un rôle pour une LTP, du fait de la fréquence de réactivité de ces enfants vis à vis de la LTP de pêche Pru p 3.
Mais les manifestations cliniques sont-elles dues à la TLP, à la LTP, aux deux ? La réactivité à Pru p 3 est-elle une coïncidence chez ces enfants dont l’origine espagnole pourrait expliquer deux sensibilisations parallèles, l’une aux LTP et l’autre à la banane (ex. à Mus a 4) ?
La LTP de banane a été acceptée par l’IUIS (et dénommée Mus a 3) sur la base d’un travail précédent des auteurs et présenté à l’EAACI de Varsovie en 2009. Mais dans cette étude, Mus a 3 n’était positif en blot que chez 20% des enfants, tandis que 86% l’étaient pour Pru p 3. On peut donc s’interroger sur l’origine de la réactivité à Mus a 3 : une simple réactivité croisée avec Pru p 3 ?
D’autres auteurs estiment d’ailleurs que la banane n’est pas un « fruit-LTP » (Asero R. Int Arch Allergy Immunol 2007 ;144 :57-63).
Extraits : hydrosolubles ou liposolubles ?
Si les tests in vitro sans pertinence clinique sont monnaie courante du fait d’une propension pour les réactivités croisées (ex. CCD …) plus grande qu’avec les tests cutanés, ces derniers s’avèrent parfois plus sensibles quand ils sont pratiqués en natif plutôt qu’avec un extrait.
Une partie de cette meilleure sensibilité semble provenir de problèmes liés à la procédure d’extraction.
En dehors de la fragilité de certaines protéines (ex. les PR-10), la technique d’extraction est orientée vers l’obtention d’une solution de protéines dans un milieu aqueux. C’est ainsi de manière si classique que l’on peut s’interroger sur le fondement de ce choix : n’y a-t-il que des protéines hydrosolubles parmi les allergènes ?
La réponse est non. Et les travaux visant à intégrer dans le panel diagnostique des protéines peu ou prou lipophiles (ex. les oléosines) ou des extraits de fractions liposolubles montrent que l’IgE-réactivité ne se limite pas aux protéines hydrosolubles. C’est notamment l’équipe de Gabriel Peltre qui a souligné ce point (ex. Towards an identification of water soluble and water-insoluble allergens of pollen cytoplasmic granules. Abou Chakra O, et al. Allergy 2009 ;64 :S108).
La question est à nouveau soulevée à l’occasion de travaux d’équipes espagnoles concernant la noisette et l’olive et présentés ici au congrès de Londres :
Diagnostic d’une allergie à la fraction lipidique de la noisette. Pineda F, et al. (Madrid, Espagne)
Anaphylaxie à l’olive due à une sensibilisation aux lipoprotéines. Alvares-Eire MG, et al. (Ourense, Espagne)
Réactions anaphylactiques dues aux lipoprotéines (fractions lipidiques). Pineda F, et al. (Madrid, Espagne)
Des extraits ont été effectués qui concentrent une fraction habituellement négligée, la fraction liposoluble. En effet, il est classique de délipider les extraits et/ou les matières premières pour ne garder qu’un extrait aqueux, c’est-à-dire contenant des protéines hydrosolubles (même si c’est avec adjonction d’alcool ou de sel, comme pour les farines).
Avec ces extraits réalisés sur des produits oléagineux (ici la noisette et l’olive), les auteurs visaient à récupérer les protéines qui s’associent aux globules gras (les « oil bodies »), ces entités faites de lipides de stockage stabilisées en périphérie par des protéines à caractère mixte, lipophile et hydrophile (ex. les oléosines).
Les auteurs montrent ainsi que des patients allergiques à la noisette ou à l’olive présentent des bandes IgE-réactives en blot avec ces extraits lipophiles.
Cette réactivité s’étend d’ailleurs à d’autres graines oléagineuses (sésame, tournesol, amande, ..), ce qui tend à accréditer un phénomène plus général : une partie de l’IgE-réactivité est située sur des protéines lipophiles … et cette IgE-réactivité n’est pas révélée correctement avec les extraits diagnostiques classiques.
On comprend dès lors pourquoi un certain nombre de tests cutanés effectués avec un produit natif en prick-prick donnent des réponses plus pertinentes que les extraits classiques (commerciaux ou faits maison).
S’agissant de l’olive, les auteurs décrivent 2 cas isolés d’allergie à ce fruit (dont un avec une suspicion de réaction aussi à l’huile d’olive).
- Cette allergie est très exceptionnellement rapportée dans la littérature.
- Les auteurs pensent à la responsabilité d’oléosines. Mais ces dernières semblent absentes de la chair de l’olive où les oil bodies sont stabilisés par des protéines de 4-6 kDa, peut-être non révélées avec la technique de blot des auteurs (Zamora R. J Agric Food Chem 2001 ;49 :4267).
Recevez les actualités chaque mois


Réagir
Pour participer à ce forum, vous devez vous enregistrer au préalable. Merci d’indiquer ci-dessous l’identifiant personnel qui vous a été fourni. Si vous n’êtes pas enregistré, vous devez vous inscrire.