29e cours d’actualisation en dermato-allergologie
du 16 au 18 octobre, Angers
Sujet âgé
Eczéma de contact du sujet âgé, par E. Collet
Les Dermatites du sujet âgé sont un motif fréquent de consultation dans lequel les biopsies sont peu contributives et où l’eczéma de contact est une étiologie souvent oubliée.
Les études pour personnes âgées portent sur les personnes de plus de 65
ans, ce qui intéresse des populations extrêmement hétérogènes.
Elles retrouvent des dermatoses sèches, lichénifiées, avec atteinte préférentielle des membres inférieurs (insuffisance veineuse chronique et eczéma de contact des ulcères de jambe).
Elles sont aggravées par l’exposition solaire et ont une prédominance féminine... pour l’instant.
Situations à risque :
- Ulcères de jambe : 70 à 80% des patients traités sont sensibilisés ; les sensibilisations sont majorées si les ulcères sont répétés ;
- les parfums et le baume du pérou y sont en première ligne.
- Antiseptiques : utilisation accrue (bétadine, chlorexhidine, hexomédine, éosine),.
- Dermocorticoïdes : 7,1% de sensibilisation au budesonide (2004) la
clinique en est parfois de pseudomycose (lésion centrifuge). - Nouveaux pansements : revus un peu plus loin en détail, la colophane modifiée y est particulièrement pertinente. Parmi eux, la crème IALUSET est en hausse avec un mésusage dans les plaies, les brûlures et les dermatopathies variées. L’allergène y est souvent l’hydro acetate de sodium et jamais à l’acide hyaluronique.
- Crème EMLA, sensibilisations rares
- Médicaments locaux :
- Ketoprofene avec sensibilisations multiples (fibrates) ; il se teste à 1 à 2% avec des UVA et UVB. Ce sont en général des eczémas graves et rémanents dans 1/3 des cas. Allergies croisées avec les autres molécules contenant un groupe benzophénone et des co-sensibilisations avec des filtres solaires. Sensibilisation aux parfums et huiles essentielles (lavande, lavandin) également retrouvé dans les génériques.
- Diclofenac etc.
- Photothérapie dynamique : quelques cas d’eczéma de contact au Metvix°
Eczéma de contact des paupières : penser aux topiques médicamenteux.
-
- conservateurs vedettes : thiomersal et chlorure de benzalkonium.
- Allergies aux betabloquants, parfois aux agonistes des prostaglandines.
Cosmétologie du sujet âgé :
- La personne âgée est une cible marketing
- Utilisation majeure des produits d’hygiène en particulier dans les centres de soins
- Antiseptiques
- fréquence des sensibilisations aux parfums
- mode des huiles essentielles (thalassothérapie, kiné, spa etc.)
- Jardinage, bricolage, activités sportives des sujets âgés.
Dermatose prurigineuses et prurit du sujet âgé : diagnostic et prise en charge, par B.Milpied
Le prurit sans lésion dermatologique,
c’est un diagnostic clinique : "Signe fonctionnel donné par l’interrogatoire", il est toujours à prédominance nocturne (insomnie) ; il faut y rechercher des lésions de grattage et des complications à type d’impétigo.
Il faut toujours éliminer une maladie générale :
- cholestase hépatique
- insuffisance rénale chronique (>30ml de creatinine)
- étiologies endorcriniennes (dysthyroïdies ++ mais pas le diabète).
- hémopathies
- carence martiale
- prurit d’origine médicamenteuse
- prurit psychogène
Le prurit avec lésions eczématiforme
- Motif fréquent de consultation
- hospitalisation itérative
- rechutes fréquentes
- dermites iatrogènes :
- moyenne de 4 médicaments +/-2,6
- depuis plus de 12 mois
- Diagnostic étiologique :
- eczema de contact
- etiologie hematologique
- dermatite atopique
- scabiose
- pemphigoïde bulleuse
Il y a une surconsommation médicamenteuse (en plus photosensibilisants) : IEC, Inhibiteurs calciques, diurétiques, anti-arythmiques, neuroleptiques.
L’arrêt du médicament n’entraîne toutefois pas toujours la guérison. La prise des inhibiteurs calciques est un important facteur de risque statistique de prurit eczématiforme des sujets âgés.
La Gale, responsable d’un prurit généralisé, sans caractère familial du
fait du mode de vie. L’ivermectine a beaucoup apporté mais doit parfois
être associé à l’ascabiol.
Mycosis Fongoïde et lymphome cutané T, nécessitant de répéter les
biopsies sur des lieux diférents.
Pemphigoïde bulleuse, la plus fréquente des dermatoses bulleuses du sujet âgé. Débutant par un prurit bien avant les bulles sous forme de
dysidrose, prurigo, eczématiforme, papuleuse.
Dermatoses carentielles : On y est orienté par une localisation péri-orificiel ou au niveau des plis sous forme d’un eczéma craquelé. (Carence en fer, en folates, en zinc).
Syndromes paranéoplasiques (Bazex)
Dermatite atopique du sujet âgé : diagnostic d’attente qui ne fait pas l’unanimité.
Dermatite papuleuse chronique : variante de prurigo particulière au
sujte âgé avec des papules plutôt urticariennes avec infiltrat
monocytaire périvasculaire.
Énormément de patients gardent encore un diagnostic en attente et n’ont
qu’un traitement symptomatique.
Quel bilan faire ?
- Un interrogatoire s’il est possible
- Un examen clinique complet peau et immunité
- Une biologie : NFS, bilan d’inflammation, bilan hépatique,
thyroïdien, Phospho-calcique, éléctrophorese des proteines - Une Radiographie Pulmonaire
- Une Biopsie cutanée
- Et répéter ces examens tous les six mois si le diagnostic n’est pas posé formellement
Il s’agit d’une maladie fréquente et difficile dont le retentisssement psychologique est très important.Le traitement est fonction des étiologies mais reposera aussi sur des méthodes moins spécifiques corticothérapie, photothérapie, plus ou moins des immunosuppresseur (methotrexate, imurel, protopic etc.).
Allergie ou irritation : est-ce différent immunologiquement ?, par J-F. Nicolas
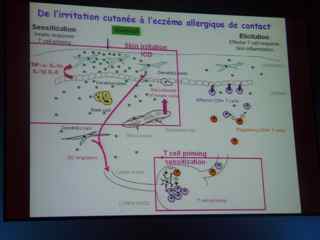
Les dermatites de contact irritatives (DIC) ou allergiques (DAC) sont des maladies fréquentes et initimement liées au point qu’il n’est pas facile cliniquement de les différencier.
Les DIC sont une réponse de l’immunité innée à une toxicité chimique par un irritant.
Les DAC, au contraire, sont une réponse spécifique à lymphocytes T faisant appel à l’immunité adaptative.
Il est classique de retenir ce tableau différentiel :
| Titre | DAC | DIC |
|---|---|---|
| Lésions cutanées | Bords émiettés | Bords Nets |
| Topographie | Peut déborder de la zone de contact | Limité à la zone de contact |
| Symptomatologie | Prurit | Brûlure |
| Épidémiologie | Peu de personnes atteintes dans les sujets contact | Nombreuses personnes contact atteintes |
| Histologie | Spongiose, exocytose | Nécrose épidermique |
| Tests épicutanés | Positifs | Négatifs |
| Immunologie de la peau | Présence de Lymphocytes T activés | Absence de lymphocytes T activés |
| Immunologie du sang | Présence de Lymphocytes T spécifiques | Absence de lymphocytes T spécifiques |
Le profil de l’expression des cytokines lors d’une DIC est variable dans le temps mais on y retrouve de l’IL-1alpha, IL-1Beta, IL-6, IL-8, TNF-alpha, GM-CSF et IL-10.
Il existe une différence génétique inter-individuelle de susceptibilité à l’irritation cutanée.
Par ailleurs, l’intensité de l’irritation est un facteur directement lié à l’intensité de la sensibilisation secondaire.
En conclusion, la prévention de l’eczéma passe par la protection de l’individu (gants, produits chimiques peu concentrés) et le respect de l’intégrité de la barrière cutanée.
Nouveaux pansements : classification et tolérance, par A. Goosens
CLASSIFICATION par MB. Cleenwerck
Les caractéristiques idéales des pansements sont :
- préservation & maintien d’un environnement humide
- création d’une protection mécanique et d’une isolation thermique
- formation d’une barrière vis-à-vis de l’environnement bactérien extérieur
- respect des échanges gazeux
- absorption de l’exsudat et des micro-organismes
- respect de l’intégrité cutanée
On distingue usuellement les catégories suivantes :
- Alginates de calcium, polysaccharides naturelles extraits de parois d’algues brunes. Parfois associé à la de la carboxymethylcellulose. Ils ont une capacité d’absorption très élevée avec un maintien d’humidité et une activation plaquettaire. Très absobants et possibles dans les plaies infectées. Algisite°, AlgoStéril° etc.
- Hydrocellulaires, sous forme de plaques en 3 couches avec une capacité d’absorption élevé et le respect des bourgeons néoformés. Ils sont préconisés dans la phase de bourgeonnement de la plaie MAIS ne sont pas utilisables avec des agents oxydants (H2O2 et Dakin). Combiderm°, Cellosorb° etc.
- Hydrocolloïdes, une couche interne et externe. Leur intérêt est qu’ils forment un gel au contact des exsudats. Respect du cycle bactérien, protection des contaminations extérieures. Comfeel plus°, Tegasorb° etc.
- Hydrofibres, fibres non tissées d’hydrocolloïdes comme par exemple l’Aquacel° qui se transforme en gel au contact des absorbants pour les exsudats importants. Il existe des formes associés à des antiseptiques (argentiques) comme Aquacel argent° et chez son concurrent Ialuset° et Ialuset plus°.
- Hydrogels, Hydrosorb° etc.
- Interfaces, Adaptic°, Mepitel° etc.
- Pansements au charbon, Actisorb°, Carboflex°, Lyomousse° etc.
- Pansements d’acide hyaluronique, Hyallofill° etc.
- pansements enzymatique, Elase°, pulvo47° etc.
- Tulles, vaselitulle°, unitulle° etc.
TOLÉRANCE (par A. Goosens).
Les causes des problèmes de tolérance sont de trois types :
- le pansement lui-même,
- irritation mécanique ou d’ahérence excessive
- réactions allergiques immédiates ou retardées
- le produit d’imprégnation
- mais aussi les produits mis sous le pansement...
L’adhérence à la plaie est la principale cause d’irritation sous pansement.
Le Propylene glycol est décrit comme un allergène possible des pansements , ainsi que la carboxymethylcellulose et avec la colophane ou ses dérivés comme la pentalyn qui est un ester de la colophane.
Devenir des biomatériaux, par D. Chappard
Les biomatériaux prennent une place de plus en plus importante en médecine. La moitié d’entre eux sont destinés à être placés en intra-osseux (orthopédie, chirurgie dentaire et implantologie).
Un biomatériau est un matériau inerte non-vivant destiné à être en contact temporaire ou permanent avec des systèmes biologiques pour évaluer, traiter, augmenter ou remplacer un tissu, un organe, une fonction quelconque du corps humain.
- Métaux utilisés en site osseux, alliages en titane ou en aciers inoxydables (fer 65%, Chrome 17 à 20%, 12 à 14% de nickel, peu de carbone). Certains sont à base de cobalt.
- Dégradations des métaux :
- corrosion généralisée
- corrosion par piqûre
- corrosion par crevasse
- corrosion de contrainte (ou de "fatigue")
- corrosion galvanique
- corrosion par usure ou frottement
- Dégradations des métaux :
- Céramiques Phophocalciques, elles sont plus ou moins résorbables.
- Polymères utilisés en site osseux, avec une usure qui entraîne leur dissémination (pseudo-tumeurs) par :
- abrasion
- délamination
Allergie au Nickel : savoir y penser, par N. Raison-Peyron
Allergène de contact d’une banalité affligeante puisqu’il est le plus fréquent des 3700 allergènes répertoriés. En Europe, 10 à 15% des femmes y sont sensibilisés et 2 à 5% des hommes.
- Allergies de contact au nickel,
- En Suisse, aux états-Unis d’Amérique, en Italie, de nombreux objets métalliques ne sont pas conformes à la législation et relarguent bien plus de nickel qu’ils n’en ont le droit. L’usage d’un spot test au nickel est particulièrement utile avant l’achat. En revanche, en Suède, une diminution du relargage de nickel a été observée et au Danemark, c’est une diminution des taux de sensibilisation qui est observée.
- 25% des bijoux fantaisies Suisse testés libèrent plus de 0,5µg/cm2/semaine de nickel, 30% en Italie.
- 10% des boutons de jeans Américains
- 53% des boucles de ceinture Américaines
- Un cas d’allergie de contact à du vernis contenant du Nickel a été décrit (vernis appliqué sur des montures de lunette)
- la mention "nickel free" ou "hypoallergénique" n’est aucunement une garantie d’absence de réaction
- Formes cliniques
- Eczéma des paupières :
- fards à paupière avec des oxydes de fer (et des impuretés de nickel)
- Ombres à paupières (13,7% d’entre elles en contiennent en Finlande).
- Un cas spectaculaire a été décrit par le Revidal avec du nickel utilisé en colorant de vêtement vert (blouse d’infirmières du bloc opératoire).
- Sabots en plastique vert, teinté au nickel également
- Nouveaux objets en cause :
- téléphones portables en région préauriculaire (10 téléphones positifs sur 22 testés au Canada)
- tatouages temporaires au Henné contenant également du nickel
- tatouages et maquillages permanents avec le cardinal red (pigment monoazoïque, cinabre, traces de métaux lourds (plomb, cadmium, chrome, selenium) mais officiellement PAS de nickel. L’analyse y a retrouvé un taux de 1,9ppm.
- maquillage permanent des lèvres
- Aciers inoxydables : la plupart d’entre eux sont résistants à la corrosion et libèrent moins de 0,05µg/cm2/semaine mais le resulfuré relargue 0,5µg/cm2/semaine et les aciers nickelés 75µg/cm2/semaine.
- Eczéma de contact systémique au nickel : l’ingestion quotidienne de nickel varie de 0,02mg à 0,48mg avec les aliments et l’eau du robinet. Les aliments riches en nickel sont :
- Farine complète
- Avoine
- Fruits à coque
- Soja
- Fruits de mer
- Chocolat
- Des préparations homéopathiques traitant l’acné, l’eczéma et le psoriasis ont été mesurées avec des taux de nickel de 0,5 à 1,5mg par comprimé. Soit 1,5 à 9mg ingéré par jour en cas de traitement. D’autres produits homéopathiques indiquent la présence de trace de nickel mais n’en précisent pas la quantité.
- Des tisanes : Ginseng, tisanes "indiennes", "chinoises" ou "nigérianes" en contiennent également
- Eczéma des paupières :
En conclusion, si le nickel est un vieil allergène, il réussit toujours à être dans l’actualité malgré les réglementations qui doivent nous en protéger.
Eczéma de contact aux orthèses et prothèses, par M. Castelain
Une orthèse est un appareillage qui :
- compense une fonction absente ou déficitaire
- assiste une structure articulaire ou musculaire
- stabilise un segment corporel pendant une phase de repos ou de rééducation.
- Les lunettes de vue
- trois zones de prédilection :
- partie supérieure des sillons rétro auriculaires
- régions des tempes
- zone sous orbitaire, racine et faces latérales du nez
- Causes métalliques
- Nickel (métal ou impureté dans le vernis)
- Chrome
- Cobalt
- Palladium
- Bérylium
- Causes "plastiques"
- monomères acryliques dans les colles utilisées pour sceller le verre à la monture (pulpites chez les opticiens).
- résines formolées
- résines époxydiques etc.
- Colorants
- colorants anthraquinoniques
- colorants azoïques (dispersé orange 3, dispersé jaune 3, dispersés rouge 1 et 17, dispersés bleu 3, 35, 106 et 124)
- Solvent orange 60, Solvent Red 179
- Caoutchoucs
- extenseurs caoutchoutés pour le sport
- trois zones de prédilection :
- Appareils auditifs
- Essentiellement constitués d’acrylates
- présence de résines de formol
- Appareils d’orthodontie
- Les métaux y sont mieux tolérés que sur la peau et les lésions se traduisent plutôt par des lésions lichénoïdes.
- Des chéiléites et des stomatites y sont parfois décrites et le Nickel peut alors être remplacé par du vitallium.
- Appareillages orthopédiques
- corsets de scoliose : mousse contenant de la résine pt-BPF
- orthèses de contention :
- Velcro contenant de la colophane
- Neoprene das des genouillères, coudières, chevillères etc.
- thiourées dans les combinaisons (tester le dialkylthiurée mix)
- disperse blue avec une doublure en extile interne noire
- Plâtres othorpédiques : ils relarguent du formol et de la résine mélamine formaldéhyde.
- chaussures orthopédiques : avec le cuir, les adhésifs, les composants du caoutchouc, les garnitures et les colorants.
- appareils pour les apnées du sommeil :
- diethylthiourée dans un système nasal "CPAP" (continuous positive air-pressure)
- attaches en néoprène d’un masque (dialkyl-thiourée)
Voici un survol rapide des principaux problèmes auquel peut être confronté l’allergologue avec les orthèses. Il conviendra de ne pas négliger non plus les allergènes véhiculés par les prothèses (médicaments, désinfectants, cosmétiques etc.).
Campagne & environnement
Pharmacologie des filtres solaires, par C. Lafforgue
Leur naissance, 1936, avait pour objectif de lutter contre les UV et d’éviter les "coup de soleil" et le "bronzage".
Dans les années 1970, le rôle néfaste des UVA est démontré.
L’énergie conduite par le rayonnement est le facteur le plus important à prendre en compte.
Les mécanismes physiques de base mis alors en oeuvre pour protéger la peau des rayonnements sont de trois types.
- absorption
- réflexion
- diffusion
50% de la lumière est absorbée par la peau avec des effets positifs : hâle du soir, réchauffement, synthèse de vitamine D mais ensuite des effets secondaires se font jour (oxydation, hyperplaise, immunodépression, rides etc.).
Les filtres solaires ont pour but de limiter ces effets secondaires.
Les filtres solaires
Composés aromatiques donneurs d’éléctrons.
La réglementation Européenne fait des filtres des cosmétiques, le japon en fait des médicaments, les Etats-Unis leurs donnent une classification mixte.
La présence d’oxybenzone doit être indiquée sur l’étiquette en France.
- Absorption UV :en fonction de la structure chimique, elle aura un spectre plus ou moins large. Aucune substance n’est capable de couvrir tout le spectre.
- Physico-chimie :
- être stable à la lumière, à l’air, à l’humidité et à la chaleur
- se fixer et rester sur la couche cornée sans pénétrer
- résister à l’eau et à la sueur
- avoir une bonne tolérance locale
- Sécurité des filtres :
- Il existe des listes positives de molécules utilisables (Directive Européenne 76/768/CEE de novembre 2007) comprenant 27 filtres ou écran organiques et un filtre minéral : le dioxyde de titane.
- L’évaluationde leur sécurité est soumise aux guidelines du SCCNFP d’octobre 2000 (Doc. SCCNFP/0321/00)
- Familles de filtres
- filtres UVA/UVB :
- Terephtalylidene di camphor sulfonic acid (mexoryl sx)
- Butylmethoxy dibenzoyl méthane avobenzone (Parsol ou Eusolex)
- Octocrylène (uvilune)
- Octyl triazone (ethyl hexyl triazone ou uvinul T150)
- Drometrizole trisiloxane (mexoryl XL)
- Diethylhexyl butamido triazone (Uvasorb HEB)
- Benzophénone 4 (uvinul ms40) et 5
- Bis ethylHexylOxyPhenol methoxy phenyl triazine (tinosorb S)
- filtres UVA
- Bisymidazylate (Neoheliopan AP)
- Diethylaminohydroxybenzoyl hexyl benzoate (uvinul A plus)
- filtres UVB
- PABA
- Camphor benzalkonium methosulfate (mexoryl SO)
- homosalate Filtrasol A, Eusolex HMS)
- Phenylbenzimidazole sulfonic acid (Eusolex 232, Parsol Hs)
- Benzylidene camphor sulfonic acide (mexoryl SL)
- Polyacrylamidomethyl benzilidene camphor (mexoryl Sw)
- Octyl methoxy cinnamate (Parsol Mcx, usolex 2292, Scalol 557, Neohelionpan AV
- PEG-25 PABA (uvinul P25)
- Isoamyl p methoxy cinnamate (Neoheliopan E)
- 4 Methyl benzylidene camphor (Eusolex 6300 et Parsol 5000)
- Benzylidene camphor (Parsol 5001)
- Octyl salicilate (Escaliol 587)
- Octyl dimethyl paba (Escalol 577, Eusolex 6007)
- Polysilicone 15 (Parsol Slv)
- filtres minéraux
- Titanium dioxyde, plus les particules sont fines plus elles agissent par absorption au lieu de diffusion et deviennent plus "cosmétiques". L’aspect cancérigène est possible en inhalation mais en cosmétologie le risque n’est pas réel du fait de la taille plus forte des particules et de son application locale. Par contre, dans le cadre de maquillage en poudre ces particules peuvent poser problème.
- filtres organiques
- Methyl bis-benzotriazolyl tetramethyl butylphenol (Tinosorb M)
- filtres UVA/UVB :
- Galénique
- formes utilisables : huiles, gels, émulsions, stick, aérosols et mousses.
- fonction du groupe de population visée.
- Rhéologie (viscosité/étalement).
- Rémanence
L’AFSSAPS a fait part récemment de recommandations sur l’étiquetage et propose une classification selon le phototype et le type d’exposition.
Au final, 10 substances seulement sont fréquemment utilisées sur les 28 autorisés. Le défi actuel est de minimiser le nombre de filtres présents pour obtenir la bonne photoprotection.
Phototoxicité et photoallergie : est-ce prévisible chimiquement ?, par JP. Lepoitevin
De nombreuses molécules interagissent avec l’environnement.
L’oxygène et la lumière en particulier.
les molécules modifiées peuvent acquérir des propriétés différentes.
à 780nm (infra rouges) il n’y a qu’une vibration/rotation des éléctrons
Dans la partie UV la conséquence en est l’apparition d’une couleur.
UVC 200-290nm
UVB 290-320nm
UVA 320-400nm
Molécules photoactivables : à chaque fois il existe un chromophore (une partie de la molécule capable d’absorber l’énergie du spectre lumineux).
La moélcule passe alors d’un état fondamental à un état excité conduisant à des phototoxicités ou à des photoallergies.
Phototoxicité : résultat direct de l’interaction produit/organisme alors que la photoallergie induira uné réponse immunitaire spécifique,
dans la réalité la différence n’est pas toujours simple et les deux aspects sont intriqués.
| Caractéristiques | Phototoxicité | Photoallergie |
|---|---|---|
| Prévalence | Importante | Faible |
| Dose | Forte | Faible |
| Irradiation | Forte | Faible |
| Délais | Minutes/Heures | 24h ou plus |
| Contact unique | Oui | Non |
| Localisation | Zones exposées | Zones exposées et autour de la zone |
La photoallergie est plus rare, avec une dose plus faible, disséminant autour du contact et mettant plusieurs heures pour apparaître.
Étapes : activation -> transformation (chimique/lumière/chaleur) -> éventuels produits photoinduits
- produit direct,
- radical-biomolécule,
- molécule-oxydée,
- radical-oxydé
Aujourd’hui on est pas capable de prévoir la voie que l’organisme priviligera selon les molécules. Néanmoins, il est possible de déterminer les produits "photoactivables" (3T3 NRU PT, test OCDE 432 validé en 2000) qui devrait certainement aussi permettre d’éliminer les photoallergènes éventuels.
Il existe toujours des travaux pour essayer de mettre en évidence des tests de photo-oxydation mais non encore aboutis.
En conclusion, les mécanismes sont multiples et intriqués entre photo-allergie et photo-toxicité. Si l’on ne peut pas prévoir cette toxicité, on peut prévoir la capacité d’absorption des UV d’une molécule ce qui a amélioré nettement les produits utilisés.
Phototoxicité et photoallergie : diagnostic et prise en charge, par JL. Bourrain
Retrouvées mélangées dans le terme photosensibilité, elles sont fréquentes et induites par le specter des UV.
Plus la longueur d’onde est courte plus elles libèrent d’énergie.
Les UVC n’arrivent pas naturellement jusqu’à nous, mais des sources artificielles peuvent les produire.
L’albedo est variable et peut accentuer l’effet des UV.
La pénétration cutanée est également importante, les UVA et le visible pénètrent énormément, les B moins.
Physiopathologie
- chromophore exogène ou endogène
- voies phototoxiques et photoallergiques parfois associées (ex : phenothiazines).
Principales substances :
- végétaux (fucocoumarines)
- Astéracées : céleri, panais, persil, fenouil, angélique, aneth, anis, carotte, coriandre ; avec des réactions de contact (un cas par ingestion de céleri et UV) et saisonnières.
- Rutacées : bergamote, citron, rue
- Moracées : figuier (irritant par son latex et phototoxique et allergique pure IgE)
- médicaments : (http://www.biam2.org/)
- Phénothiazines
- Cyclines
- cordarone
- amiodarone
- professionels
- végétaux
- olaquindox
- médicaments : carprofene
- goudrons
Photoallergies
- Ce sont aussi des allergènes de contact, le rayonnement UV est un ellicitateur.
Diagnostic et aspects cliniques
- parfois évident : zones exposées au soleil.
- un diagnostic différentiel important : les allergènes aéroportés (respect arcades sourcilières soue le nez et la lèvre et derrière oreilles si solaire).
- Toxicité/Allergie : L’histologie peut également orienter, mais parfois pas.
- Photoxicité systémique sensation de brûlure, plus que de prurit
Exploration
- âge, sexe
- antécédents personnels et familiaux
- médicaments consommés généraux et topiques (ceux utilisés par les proches pour les topiques)
- profession et expositions associées
- expositions de loisir
- topographie des lésions
- importance de l’exposition déclenchante
- effets de la chaleur, des efforts
- délai d’apparition en cas d’exposition lumineuse et de disparition des lésions
- évolution dans l’année et au fil des années
- durée d’évolution
- aspect de lésions
- sensation : prurit ou brûlure
- cicatrices résiduelles
- symptômes neurologiques ou abdominaux associés (porphyries)
- traitements effectués et leurs effets
Diagnostic différentiel
- aéroporté
- lucites endogènes
- protoporphyrie erythropoïétique
La prise en charge repose sur l’éviction, le traitement anti-inflammatoire et la recherche de complications : pigmentation, rémanence.
Peau et tabac, par A. Pons
Très présent dans les civilisations Incas et Aztèques, le tabac reste d’un usage social très répandu depuis plus de trois mille ans. À l’époque son usage était également religieux et médicinal. Jean Nicot, au 16e siècle, ambassadeur de France à Lisbonne, en rapporta à Catherine de Médicis afin qu’elle puisse ainsi soigner ses migraines.
Le Tabac, Nicotinia Tabacum, est une Solanacée de culture annuelle ou bisannuelle qui peut atteindre jusqu’à trois mètres de haut.
Consommé sous forme de cigarette, de cigares et cigarillos, de tabac à rouler, de tabac à pipe, à priser ou à chiquer, la législation Française lui autorise 165 additifs possibles qui ont pour but d’humecter le tabac, de modifier sa structure chimique ou sa combustion, de le conserver, de lui apporter d’autres saveurs. Il est également parfois ajouté des fixateurs de nicotine (ammoniaque) qui augmentent la dépendance vis-à-vis de ce produit.
La combustion de la feuille de tabac, sans ses additifs, libère environ 4000 composés chimiques différents dont un grand nombre reste inconnu. Les grands classiques sont la nicotine, l’oxyde de carbone (CO), plus de 50 cancérigènes différents (dont les benzopyrènes et les nitrosamines) et des molécules parfumantes.
Effets du tabac sur la peau
- Tabac et viellissement cutané
- Cliniquement : potentialisés par les effets du soleil
- accentuation et précocité des rides
- modifications de la morphologie du visage : amaigri, creusement des fossettes.
- modifications de la couleur du teint : pâle, grisâtre, jaunâtre, terne.
- atrophie cutanée et relâchement des tissus
- Histologiquement :
- Altérations des fibres élastiques et des faisceaux de collagène
- modification du réseau vasculaire (diminution du réseau microcirculatoire)
- Biochimiquement
- augmentation de l’activité élastasique sérique
- production de radicaux libres
- diminution de la production d’oestrogènes chez les femmes avec augmentation de la production d’androgènes (apparition ou aggravation de l’acné).
- Cliniquement : potentialisés par les effets du soleil
- Altérations cutanéo-muqueuses favorisées
- Coloration brune de la peau des doigts et xantonychie du fumeur
- leucoplasies labiales ou linguales, stomatites, langues noires, paradonthopathies et mélanose de la muqueuse buccale et surtout des gencives.
- pathologies cutanées aggravées par le tabac
- Psoriasis : il y a une association significative tabagisme-psoriasis avec une relation dose/effet.
- pustuloses palmo-plantaires : pas de conclusion de certitude mais 95% de ces malades sont fumeurs.
- Acné : effet d’aggravation globalement même si les avis sont partagés.
- Alopécie : il y a une relation significative entre tabagisme et alopécie se rapprochant de l’androgéno-génétique.
- Pathologies cutanées améliorées chez le fumeur
- Aphtose avec parfois des apparitions à l’arrêt du tabac
- Herpès
dermites de contact au tabac
- irritatives
- allergiques
professionnelles surtout.
Il serait souhaitable de mieux connaître les produits libérés par la combustion du tabac pour mieux en cerner les effets néfastes ou bénéfiques.
Peau et pollution, par AM. Roguedas
La pollution est la contamination d’un lieu ou d’une personne par des substances impures, c’est à dire inappropriées au contexte.
On distingue les polluants primaires des secondaires.
Primaires : constitués de tous les rejets directs dans l’atmosphère.
- gazeux : SO2, NO, NO2, N2O, CO2, COV (composés organiques volatils).
- particulaires : (aérosols de moins de 100 micromètres)
Secondaires : résultant de la transformation chimique des polluants primaires au contact des gaz déjà présents dans l’atmosphère. - Dioxyde de soufre : il devient de l’acide sulfurique
- NO : il devient de l’acide nitrique
- NO, CO et COV conduisent à l’ozone et au peroxyacétylnitrate.
Effets cutanés des principaux polluants
- Hydrocarbures aromatiques polycycliques : Chez la souris effet carcinogène au contact.
- Hydrocarbures aromatiques chlorés : responsabilité reconnue dans l’acné. (substances ayant permis l’empoisonnement du président Ukrainien Yushchenko)
- COV : effets variés proinflammatoires, cancérigènes.
- Métaux lourds : peu étudiés...en dehors du chrome et du nickel, bien connus des allergologues.
- Ozone : sécheresse cutanée à forte dose.
Moyens de défense contre les polluants
- Lutter contre ces agressions en évitant les zones polluées : courage, fuyons !
- Entretenir nos barrières naturelles
- Renforcer nos barrières naturelles : anti-oxydants, Zinc, Selenium, acide rétinoïque, vitamine E et C selon les cas. nous ne savons pas encore les gérer en fonction des polluants. L’Olestra°, graisse synthétique, a permis de traiter le président Ukrainien en absorbant certaines molécules comme les dioxynes.
- S’adapter... l’exposition chronique a de petites quantités de toxique induit parfois une adaptation de nos organismes. Un espoir pour l’avenir ?
Allergie à l’environnement : quelle attitude ?, par A. Birscher
Rapportées pour la première fois dans les années 1950 sous les noms de MCS (multiple chemical sensitivity) ou encore idiopathic environmental intolerance (IEI) ces maladies correspondent à des symptômes non spécifiques affectant des organes variés.
Ces pathologies sont : la multiple chemical sensitivity (MCS), les maladies liées à l’environnement, le sick building syndrome, la fibromyalgie, le syndrome de fatigue chronique, la sensibilité à l’éléctricité, la sensibilité aux champs éléctromagnétiques, le syndrome de la guerre du Golfe etc.
Une grande partie de la controverse qui porte sur ces maladies est liée au fait que jusqu’à présent, aucun test spécifique n’a été mis en évidence et que malgré de très nombreuses études biologiques, aucune cause spécifique n’a pu être identifiée.
Épidémiologie
La prévalence rapportée va de 1,8% à 66% de la population selon les études. Malgré le peu d’études en faveur d’une cause organique, huit états des Etats-Unis d’Amérique la considèrent comme une maladie organique.
Certains médecins se sont "spécialisés" dans ces maladies (clinical ecologist aux Etats-Unis, cliniques environnementales en Allemagne) faisant craindre un charlatanisme et l’exploitation de ces patients en situation de grande détresse.
En 2002, une étude prospective menée auprès de 250 médecins a essayé d’établir une prévalence plus fiable de cette maladie en Suisse : 0,03% des consultations concernaient directement un problème de maladie environnementale. (NDR : les allergies frappent 20% de leur population et sont des maladies environnementales spécifiques, les ont ils exclus de cette étude ?)
Le profil allergologique de ces patients a été déterminé en Suisse également avec 36% de sensibilisation cutanées à un allergène courant, 27% correspondaient à un profil sérologique d’atopie.
Symptômes
- Céphalées
- Myalgies
- fatigue ou malaise chronique
- Arthralgies
- Irritation nasale ou pharyngée
- Douleurs abdominales
- Diarrhée/constipation
- Troubles visuels
- Difficultés de concentration
- Pertes de mémoire
- Dysesthésies
- Dysgeusie
- Insomnie
- Prurit, inflammation cutanée, exanthèmes
Causes
De nombreux agents environnementaux sont impliqués :
- diesel
- vapeurs d’essence
- fumée du tabac
- insecticides
- parfums
- odeurs
- produits pharmaceutiques
Il a été démontré que les sujets MCS ne détectaient pas mieux les odeurs que la population usuelle.
Traitements
Du fait des signes essentiellement fonctionnels et non mesurables l’intervention thérapeutique est difficile et explique l’errance médicale de ces malades.
Il a été proposé :
- Thérapie comportementale cognitive
- Utilisation de filtres d’écrans pour moniteurs
- émetteurs de force éléctromotrice (EMF) formant un "bouclier protecteur"
- traitements supplétifs anti-oxydants
- Acupuncture
La qualité des études éprouvant ces thérapeutiques est limitée. Seule la thérapie comportementale apporte statistiquement un gain supérieur à l’absence de prise en charge.
La triple approche suivante est actuellement conseillée :
- Examen médical comprenant une exploration allergologique
- Evaluation psychologique et psychiatrique
- Visite du domicile par un expert de l’environnement
Cette triple approche devrait être la meilleur garantie d’une prise en charge adaptée.
Quoi de neuf ?
Actualités sur les angio-oedèmes non histaminiques, par L. Martin
Les angio-oedèmes (OA) sont distingués en deux catégories :
- Ceux médiés par l’histamine, typiquement accompagnés d’urticaire. Ce sont les plus fréquents.
- Ceux liés à un excès tissulaire de kinines, en particulier de bradykinine (BK).
Les éléments évoquant un AO à kinine sont :
- installation subaiguë sur quelques heures
- absence d’urticaire +++
- association à de viloentes douleurs abdominales
- absence de réponse rapide aux anti-histaminiques
- caractère récurent ou familial
Causes des AO bradykiniques
- médicamenteux : rôle des IEC++ ou plus rarement des sartans (antagnoistes du récepteur de l’angiotensine 2)
- héréditaires : par déficit en C1 estérase (AOH)
- idiopathiques : suspicion du rôle des oestrogènes ou des anti-androgènes
Les AOH (angio-oedème non histaminiques héréditaires sans mutations de SERPING 1) de type 1 ou 2, se transmettraient de manière autosomique dominante par mutation de la région chromosomique 5q avec mutation F12 (remplacement d’une thréonine par une lysine en position 328).
L’identité d’altérationa été démontrée entre les malades Allemands et Français : toutes ces familles avaient un ancêtre commun aux environs du XIe siècle.
Les AOH de type 3 n’ont pas de déficit en C1inh et répondent très favorablement à l’acide tranexamique (Exacyl°) en curatif et préventif. Leur traitement pourrait peut-être aussi reposer sur l’éviction de l’exposition aux oestrogènes.
Le Danatrol°, dalazol, pourrait également être intéressant.
Les AO sporadiques, ils peuvent apparaître quelques semaines ou mois après l’introduction d’un oestrogène ou anti-androgène.
Nouveaux traitements
Insensibles aux anti-histamniques, corticoïdes et adrénaline, ils doivent bénéficier de thérapeutiques adaptées.
- AOH type 1/2 graves : apport intraveineux de C1inh (Berinert°, laboratoire Behring) ; d’autres présentations sont à l’étude C1inh recombinant (Rhucin°, laboratoires Pharming), ou purifié (Cinryze, laboratoires Lev).
- Antagoniste du récepteur B2 de la bradykinine : icatibant (Firazyr°, laboratoires Jerini) a reçu l’agrément EMEA pour sa commercialisation en Europe.
- Inhibiteur recombinant de kallicréine : ecallantide (DX88 du laboratoire Dyax) actuellement en phase 3
Actualités en allergie immédiate, par M. Drouet
Martine Drouet nous livre un panel d’anecdotes relévées au cours de ces derniers mois.
- Mastocytose et anaphylaxie : mieux les dépister par un dosage de la tryptase sérique de base (normale <12,5ng/ml) à distance d’un épisode allergique. En effet la mastocytose est un risque supplémentaire dans les anaphylaxies sévères.
- Allergie au lait maternel :
- décrite initialement en 2004 chez le père d’un enfant allaité
- 2007, 80% des enfants allergiques aux protéines du lait de vache sont IgE réactifs au lait maternel ; les caséines semblent être le lien entre ces allergies aux différents laits de mammifères.
- Mammifère et gélatine animale : les gélatines entre elles sont sources de réactivité croisées
- Les allergiques au Cetixumab réagiraient également avec les phanères d’animaux (chat, chien) et viandes (porc, boeuf). Le Cetuximab est un anticorps chimériques vis-à-vis duquel les IgE réagissent envers le galactose alpha 1-3 (alpha-gal) du Fab de ces IgG1.
- Liquide séminal et épithélia de chien : allergène commun la PSA (Prostatic specific Antigen).

















Envie de réagir?